Diseases August 24th, 2024
ការប្តូរខួរឆ្អឹង
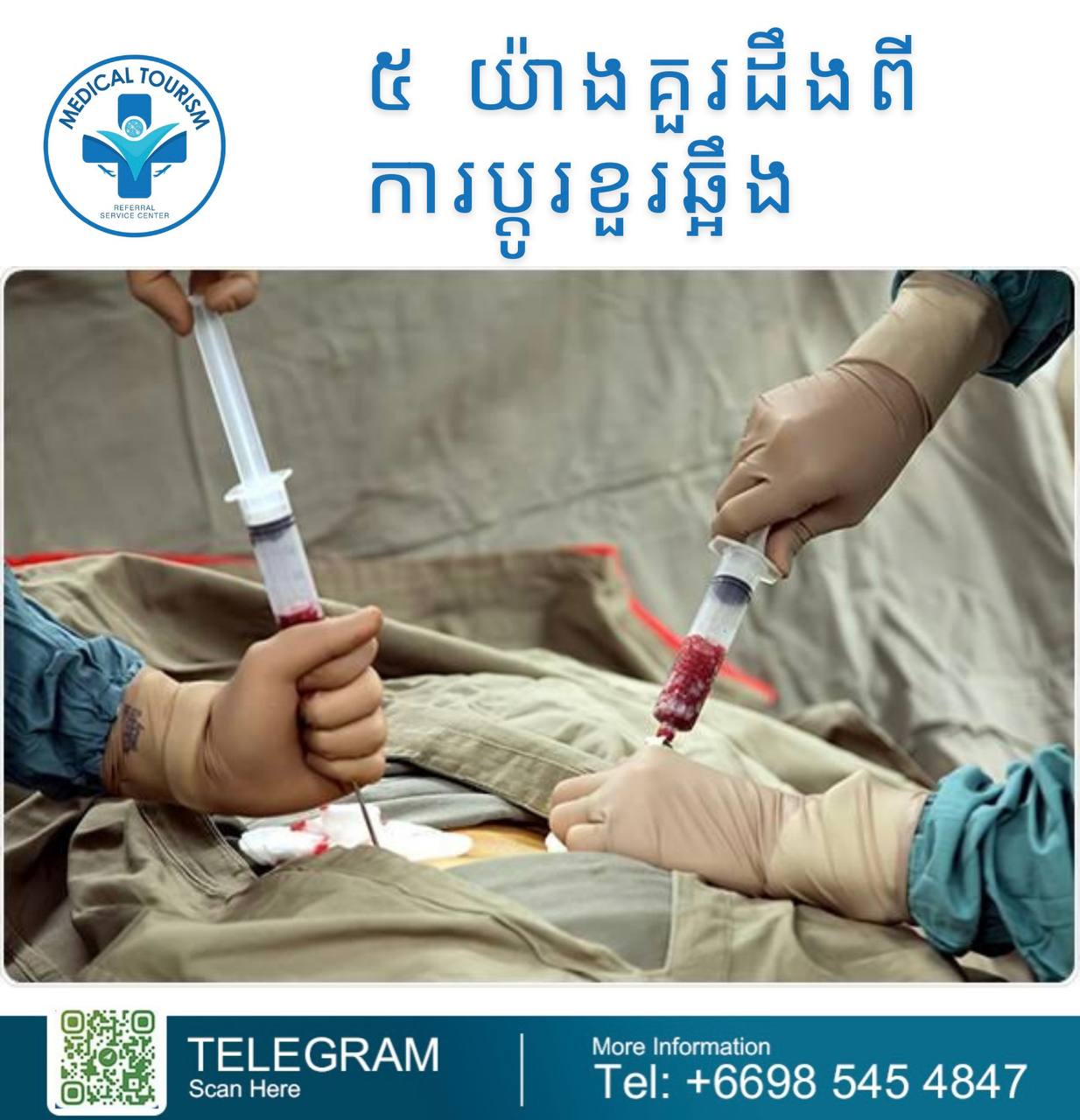
ការប្តូរខួរឆ្អឹង (bone marrow transplant- BMT) គឺជានីតិវិធីវេជ្ជសាស្រ្ដស្មុគ្រស្មាញដែលជារឿយៗត្រូវបានប្រើប្រាស់ដើម្បីព្យាបាលជំងឺមហារីកមួយចំនួន ជំងឺឈាម និងជំងឺប្រព័ន្ធការពាររាងកាយ។ នេះជារឿងសំខាន់ចំនួនប្រាំដែលត្រូវដឹងអំពីវា៖
1. ប្រភេទនៃការប្តូរខួរឆ្អឹង:
– Autologous Transplant: ប្រើកោសិកាដើម (stem cells) ផ្ទាល់របស់អ្នកជំងឺ ប្រមូលផលមុនពេលព្យាបាល។ ជារឿយៗនេះត្រូវបានធ្វើនៅពេលដែលត្រូវការការព្យាបាលដោយប្រើគីមីកម្រិតខ្ពស់ ឬវិទ្យុសកម្ម។
– Allogeneic Transplant: ពាក់ព័ន្ធនឹងកោសិកាដើមពីម្ចាស់ជំនួយ ជាធម្មតាសាច់ញាតិជិតស្និទ្ធ ឬម្ចាស់ជំនួយដែលមិនពាក់ព័ន្ធ ប៉ុន្តែត្រូវគ្នា។ នេះគឺជារឿងធម្មតាសម្រាប់លក្ខខណ្ឌដូចជាជំងឺមហារីកឈាម។
2. ហានិភ័យ និងផលវិបាក:
– ការប្តូរខួរឆ្អឹង អាចផ្ទុកនូវហានិភ័យសំខាន់ៗ ដូចជា Graft-versus-host disease- GVHD នៅក្នុង allogeneic transplant មាន ការឆ្លងមេរោគ ការខូចខាតសរីរាង្គ និង អាចបង្ករអោយស្លាប់បាន។ ហានិភ័យប្រែប្រួលអាស្រ័យលើកត្តាដូចជាសុខភាពរបស់អ្នកជំងឺ អាយុ និងប្រភេទនៃការប្តូរសរីរាង្គ។
3. ដំណើរការមុនការប្តូរ:
– មុនពេលប្តូរ អ្នកជំងឺទទួលការព្យាបាលតាមលក្ខខណ្ឌ ដែលអាចរួមបញ្ចូលការព្យាបាលដោយគីមី ឬវិទ្យុសកម្ម ដើម្បីបំផ្លាញកោសិកាដែលមានជំងឺ និងបង្កើតកន្លែងសម្រាប់កោសិកាដើមថ្មី។ ដំណើរការនេះអាចមានភាពខ្លាំងក្លា ហើយជារឿយៗនាំទៅរកផលរំខានដូចជា ចង្អោរ អស់កម្លាំង និងជ្រុះសក់។
4. ការសង្គ្រោះ និងការថែទាំរយៈពេលវែង:
– ការងើបឡើងវិញអាចមានរយៈពេលវែង ដែលជារឿយៗត្រូវចំណាយពេលពីច្រើនខែទៅមួយឆ្នាំ។ អ្នកជំងឺត្រូវតាមដានយ៉ាងដិតដល់ចំពោះផលវិបាក ហើយពួកគេអាចត្រូវការថ្នាំដើម្បីការពារការឆ្លងមេរោគ និងគ្រប់គ្រង GVHD ។ ការតាមដានជាប្រចាំ និងការកែសម្រួលរបៀបរស់នៅគឺចាំបាច់ដើម្បីគ្រប់គ្រងសុខភាព និងការពារការកើតឡើងវិញ។
5. អត្រាជោគជ័យ និងលទ្ធផល:
– ជោគជ័យនៃការប្តូខួរឆ្អឹង ប្រែប្រួលអាស្រ័យលើជំងឺដែលកំពុងព្យាបាល ស្ថានភាពអ្នកជំងឺ និងប្រភេទនៃការប្តូរ។ ភាពជឿនលឿនក្នុងការថែទាំវេជ្ជសាស្រ្តមានលទ្ធផលប្រសើរឡើង ប៉ុន្តែនីតិវិធីនៅតែត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងហានិភ័យយ៉ាងច្រើន។ វាមានសារៈសំខាន់ណាស់ក្នុងការពិភាក្សាអំពីអត្ថប្រយោជន៍ និងហានិភ័យដែលអាចកើតមានយ៉ាងហ្មត់ចត់ជាមួយអ្នកផ្តល់សេវាថែទាំសុខភាព។



